不妊治療は、検査結果を踏まえたうえで最適な治療方法をご提案し、進めていきます。 主には、自然受精を目的とした一般不妊治療と妊娠効果を高める高度不妊治療の2つの方法があります。
不妊治療といえば、人工授精や体外受精など高額な治療を思い浮かべる方も多いかもしれませんが、「夫婦生活で自然に赤ちゃんができる」ことが理想的です。 不妊治療の方法には、大きくわけて3つのステップがあり、より自然な妊娠を促すのがこのタイミング法(タイミング指導)です。 簡単にいえば、正確に予測された排卵日にあわせて、夫婦生活(性交)を行い、自然妊娠を期待するという方法です。 しかし、ただ単にタイミングを合わせるという指導だけではありません。その一連の課程で不妊となる原因や効果を調べ、適切な治療方法を見出すことにもつながります。 不妊原因となる明らかな症状がある場合には、問題点を補ったり、取り除いたりするための投薬治療などもあわせて行うこともあります。
不妊検査で、薬剤でカバーできる原因が見つかった場合には飲み薬などの投薬治療を行いながら、治療をステップを進めていきます。
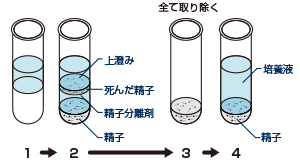
人工授精は、専用のカテーテルを使用し、排卵のタイミングに合わせて運動性の良好な調整した精子を直接子宮内に注入して、自然な受精と着床を促します。運動が良好な精子を選別するために、精子分離剤を使用した攪拌密度勾配法と呼ばれる方法を用い精子の調整を行います。 人工授精で妊娠される方の90%は4~6回までに成功されます。そのためその回数を目安に体外受精へステップアップすることをおすすめします。
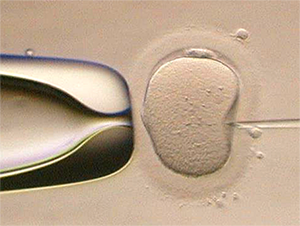
体外受精とは、体外に取り出した精子と卵子を体外で受精させることです。そして体外で培養し発育した胚を子宮に戻すことを胚移植といいます。
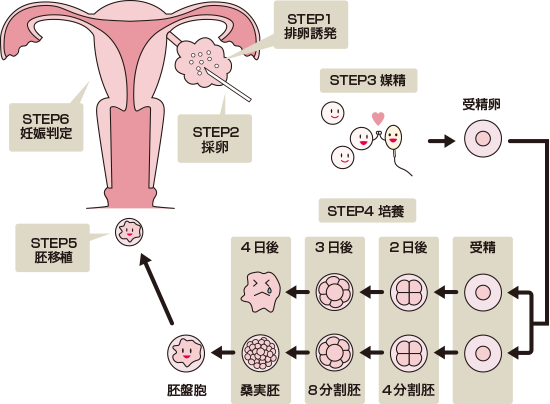
体外受精は以下の6つのステップで行います。
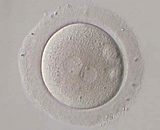 受精卵
受精卵 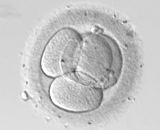 培養2日目
培養2日目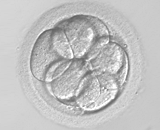 培養3日目
培養3日目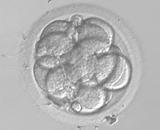 培養4日目
培養4日目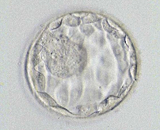 培養5日目
培養5日目媒精させた卵は、体内と同じ環境の培養器に入れ、2日~6日間培養します。
初めての来院時に受付にて問診票をご記入頂いております。ボタンより問診票をダウンロードし、予め記入したものをお持ち頂くと受付がスムーズです。
おおくま産婦人科は、佐賀県出身のスノーボーダー加藤 彩也香 さんを応援しています。
《活動報告はこちら》